Qu'est-ce que le purpura thrombopénique idiopathique et comment le traiter

Contenu
- Principaux symptômes
- Comment confirmer le diagnostic
- Causes possibles de la maladie
- Comment se déroule le traitement
Le purpura thrombopénique idiopathique est une maladie auto-immune dans laquelle les propres anticorps du corps détruisent les plaquettes sanguines, entraînant une réduction marquée de ce type de cellule. Lorsque cela se produit, le corps a plus de mal à arrêter les saignements, en particulier en cas de blessures et de coups.
En raison du manque de plaquettes, il est également très fréquent que l'un des premiers symptômes du purpura thrombocytopénique soit l'apparition fréquente de taches violettes sur la peau dans diverses parties du corps.
En fonction du nombre total de plaquettes et des symptômes présentés, le médecin peut conseiller uniquement une plus grande prudence pour éviter les saignements ou, ensuite, commencer le traitement de la maladie, qui comprend généralement l'utilisation de médicaments pour diminuer le système immunitaire ou pour augmenter le nombre de cellules sanguines.
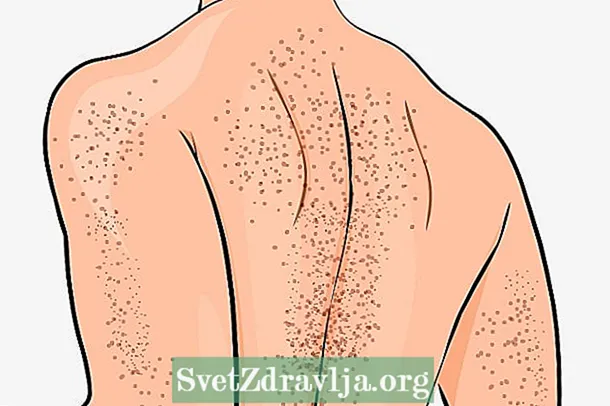
Principaux symptômes
Les symptômes les plus fréquents en cas de purpura thrombocytopénique idiopathique comprennent:
- Facile à obtenir des taches violettes sur le corps;
- Petites taches rouges sur la peau qui ressemblent à des saignements sous la peau;
- Facilité de saignement des gencives ou du nez;
- Gonflement des jambes;
- Présence de sang dans l'urine ou les selles;
- Augmentation du flux menstruel.
Cependant, il existe également de nombreux cas dans lesquels le purpura ne provoque aucun symptôme, et la personne n'est diagnostiquée avec la maladie que parce qu'elle a moins de 10 000 plaquettes dans le sang / mm³.
Comment confirmer le diagnostic
La plupart du temps, le diagnostic est posé en observant les symptômes et le test sanguin, et le médecin tente d'éliminer d'autres maladies possibles qui provoquent des symptômes similaires. En outre, il est également très important d'évaluer si des médicaments, tels que l'aspirine, qui peuvent causer ces types d'effets sont utilisés.
Causes possibles de la maladie
Le purpura thrombocytopénique idiopathique se produit lorsque le système immunitaire commence, d'une manière erronée, à attaquer les plaquettes sanguines elles-mêmes, provoquant une diminution marquée de ces cellules. La raison exacte pour laquelle cela se produit n'est toujours pas connue et, par conséquent, la maladie est appelée idiopathique.
Cependant, certains facteurs semblent augmenter le risque de développer la maladie, tels que:
- Soyez femme;
- Avoir eu une infection virale récente, comme les oreillons ou la rougeole.
Bien qu'il apparaisse plus fréquemment chez l'enfant, le purpura thrombopénique idiopathique peut survenir à tout âge, même s'il n'y a pas d'autres cas dans la famille.
Comment se déroule le traitement
Dans les cas où le purpura thrombocytopénique idiopathique ne provoque aucun symptôme et que le nombre de plaquettes n'est pas très faible, le médecin peut conseiller uniquement de faire attention pour éviter les bosses et les plaies, ainsi que de réaliser de fréquentes analyses de sang pour évaluer le nombre de plaquettes. .
Cependant, en cas de symptômes ou si le nombre de plaquettes est très faible, un traitement médicamenteux peut être conseillé:
- Remèdes qui affaiblissent le système immunitaire, généralement des corticostéroïdes comme la prednisone: ils diminuent le fonctionnement du système immunitaire, réduisant ainsi la destruction des plaquettes dans l'organisme;
- Injections d'immunoglobulines: conduisent à une augmentation rapide des plaquettes dans le sang et l'effet dure généralement 2 semaines;
- Médicaments qui augmentent la production de plaquettes, tels que Romiplostim ou Eltrombopag: font que la moelle osseuse produit plus de plaquettes.
En outre, les personnes atteintes de ce type de maladie devraient également éviter d'utiliser des médicaments qui affectent le fonctionnement des plaquettes comme l'aspirine ou l'ibuprofène, au moins sans la supervision d'un médecin.
Dans les cas les plus graves, lorsque la maladie ne s'améliore pas avec les médicaments indiqués par le médecin, il peut être nécessaire de subir une intervention chirurgicale pour retirer la rate, qui est l'un des organes qui produit le plus d'anticorps capables de détruire les plaquettes.

