Tuberculose pulmonaire
La tuberculose pulmonaire (TB) est une infection bactérienne contagieuse qui atteint les poumons. Il peut se propager à d'autres organes.
La tuberculose pulmonaire est causée par la bactérie Mycobacterium tuberculosis (M tuberculosis). La tuberculose est contagieuse. Cela signifie que les bactéries se transmettent facilement d'une personne infectée à quelqu'un d'autre. Vous pouvez contracter la tuberculose en respirant les gouttelettes d'air provenant de la toux ou des éternuements d'une personne infectée. L'infection pulmonaire qui en résulte est appelée tuberculose primaire.
La plupart des gens se remettent d'une infection tuberculeuse primaire sans autre preuve de la maladie. L'infection peut rester inactive (dormante) pendant des années. Chez certaines personnes, il redevient actif (se réactive).
La plupart des personnes qui développent des symptômes d'infection tuberculeuse ont été infectées pour la première fois dans le passé. Dans certains cas, la maladie devient active quelques semaines après l'infection primaire.
Les personnes suivantes présentent un risque plus élevé de tuberculose active ou de réactivation de la tuberculose :
- Personnes âgées
- Nourrissons
- Les personnes dont le système immunitaire est affaibli, par exemple en raison du VIH/SIDA, de la chimiothérapie, du diabète ou de médicaments qui affaiblissent le système immunitaire
Votre risque d'attraper la tuberculose augmente si vous :
- Sont entourés de personnes atteintes de tuberculose
- Vivre dans des conditions de vie surpeuplées ou impures
- Avoir une mauvaise alimentation
Les facteurs suivants peuvent augmenter le taux d'infection tuberculeuse dans une population :
- Augmentation des infections à VIH
- Augmentation du nombre de personnes sans domicile (mauvais environnement et nutrition)
- Présence de souches de tuberculose résistantes aux médicaments
Le stade primaire de la tuberculose ne provoque pas de symptômes. Lorsque des symptômes de tuberculose pulmonaire apparaissent, ils peuvent inclure :
- Difficulté respiratoire
- Douleur thoracique
- Toux (généralement avec du mucus)
- Tousser du sang
- Transpiration excessive, en particulier la nuit
- Fatigue
- Fièvre
- Perte de poids
- respiration sifflante
Le fournisseur de soins de santé effectuera un examen physique. Cela peut montrer :
- Clubbing des doigts ou des orteils (chez les personnes atteintes d'une maladie avancée)
- Ganglions lymphatiques enflés ou sensibles dans le cou ou d'autres zones
- Liquide autour d'un poumon (épanchement pleural)
- Bruits respiratoires inhabituels (craquements)
Les tests qui peuvent être commandés comprennent :
- Bronchoscopie (test qui utilise une lunette pour visualiser les voies respiratoires)
- TDM thoracique
- Radiographie pulmonaire
- Test sanguin de libération d'interféron-gamma, tel que le test QFT-Gold pour tester l'infection tuberculeuse (active ou infection dans le passé)
- Examen des crachats et cultures
- Thoracentèse (procédure pour éliminer le liquide de l'espace entre la paroi de l'extérieur des poumons et la paroi de la poitrine)
- Test cutané à la tuberculine (également appelé test PPD)
- Biopsie du tissu affecté (faite rarement)
L'objectif du traitement est de guérir l'infection avec des médicaments qui combattent la bactérie de la tuberculose. La tuberculose pulmonaire active est traitée avec une combinaison de nombreux médicaments (généralement 4 médicaments). La personne prend les médicaments jusqu'à ce que les tests de laboratoire montrent quels médicaments fonctionnent le mieux.
Vous devrez peut-être prendre de nombreuses pilules différentes à différents moments de la journée pendant 6 mois ou plus. Il est très important que vous preniez les pilules conformément aux instructions de votre fournisseur.
Lorsque les gens ne prennent pas leurs médicaments antituberculeux comme ils sont censés le faire, l'infection peut devenir beaucoup plus difficile à traiter. Les bactéries de la tuberculose peuvent devenir résistantes au traitement. Cela signifie que les médicaments ne fonctionnent plus.
Si une personne ne prend pas tous les médicaments comme indiqué, un prestataire peut devoir surveiller la personne prendre les médicaments prescrits. Cette approche est appelée thérapie directement observée. Dans ce cas, les médicaments peuvent être administrés 2 ou 3 fois par semaine.
Vous devrez peut-être rester à la maison ou être hospitalisé pendant 2 à 4 semaines pour éviter de transmettre la maladie à d'autres jusqu'à ce que vous ne soyez plus contagieux.
Votre prestataire est tenu par la loi de signaler votre maladie tuberculeuse au service de santé local. Votre équipe soignante veillera à ce que vous receviez les meilleurs soins.
Vous pouvez soulager le stress de la maladie en vous joignant à un groupe de soutien. Partager avec d'autres personnes qui ont des expériences et des problèmes communs peut vous aider à vous sentir plus en contrôle.
Les symptômes s'améliorent souvent en 2 à 3 semaines après le début du traitement. Une radiographie pulmonaire ne montrera cette amélioration que des semaines ou des mois plus tard. Les perspectives sont excellentes si la tuberculose pulmonaire est diagnostiquée tôt et qu'un traitement efficace est mis en place rapidement.
La tuberculose pulmonaire peut causer des lésions pulmonaires permanentes si elle n'est pas traitée tôt. Il peut également se propager à d'autres parties du corps.
Les médicaments utilisés pour traiter la tuberculose peuvent provoquer des effets secondaires, notamment :
- Changements de vision
- Larmes et urine de couleur orange ou brune
- Éruption
- Inflammation du foie
Un test de vision peut être effectué avant le début du traitement afin que votre prestataire puisse surveiller tout changement dans la santé de vos yeux.
Appelez votre fournisseur si :
- Vous pensez ou savez que vous avez été exposé à la tuberculose
- Vous développez des symptômes de tuberculose
- Vos symptômes persistent malgré le traitement
- De nouveaux symptômes apparaissent
La tuberculose est évitable, même chez ceux qui ont été exposés à une personne infectée. Le dépistage cutané de la tuberculose est utilisé dans les populations à haut risque ou chez les personnes qui peuvent avoir été exposées à la tuberculose, comme les travailleurs de la santé.
Les personnes qui ont été exposées à la tuberculose devraient subir un test cutané dès que possible et subir un test de suivi à une date ultérieure, si le premier test est négatif.
Un test cutané positif signifie que vous êtes entré en contact avec la bactérie de la tuberculose. Cela ne signifie pas que vous avez une tuberculose active ou que vous êtes contagieux. Discutez avec votre fournisseur de la façon de prévenir la tuberculose.
Un traitement rapide est très important pour prévenir la propagation de la tuberculose de ceux qui ont une tuberculose active à ceux qui n'ont jamais été infectés par la tuberculose.
Certains pays où l'incidence de la tuberculose est élevée donnent aux gens un vaccin appelé BCG pour prévenir la tuberculose. Mais, l'efficacité de ce vaccin est limitée et il n'est pas utilisé aux États-Unis pour la prévention de la tuberculose.
Les personnes qui ont reçu le BCG peuvent encore subir un test cutané pour la tuberculose. Discutez des résultats du test (s'ils sont positifs) avec votre fournisseur.
tuberculose ; Tuberculose - pulmonaire ; Mycobactérie - pulmonaire
 Tuberculose dans le rein
Tuberculose dans le rein Tuberculose pulmonaire
Tuberculose pulmonaire Tuberculose avancée - radiographies pulmonaires
Tuberculose avancée - radiographies pulmonaires Nodule pulmonaire - radiographie thoracique vue de face
Nodule pulmonaire - radiographie thoracique vue de face Nodule pulmonaire solitaire - TDM
Nodule pulmonaire solitaire - TDM Tuberculose miliaire
Tuberculose miliaire Tuberculose des poumons
Tuberculose des poumons Erythème noueux associé à une sarcoïdose
Erythème noueux associé à une sarcoïdose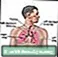 Système respiratoire
Système respiratoire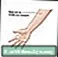 Test cutané à la tuberculine
Test cutané à la tuberculine
Fitzgerald DW, Sterling TR, Haas DW. Mycobacterium tuberculosis. Dans : Bennett JE, Dolin R, Blaser MJ, éd. Principes et pratique des maladies infectieuses de Mandell, Douglas et Bennett. 9e éd. Philadelphie, Pennsylvanie : Elsevier ; 2020 : chapitre 249.
Hauk L. Tuberculosis : directives pour le diagnostic de l'ATS, de l'IDSA et du CDC. Suis un médecin de famille. 2018;97(1):56-58. PMID : 29365230 pubmed.ncbi.nlm.nih.gov/29365230.
Wallace WAH. Voies respiratoires. Dans : Croix SS, éd. La pathologie d'Underwood. 7e éd. Philadelphie, Pennsylvanie : Elsevier ; 2019 : chap. 14.

