Grossesse extra-utérine
Contenu
- Qu'est-ce qu'une grossesse extra-utérine?
- Qu'est-ce qui cause une grossesse extra-utérine?
- Qui court le risque d'une grossesse extra-utérine?
- Quels sont les symptômes d'une grossesse extra-utérine?
- Diagnostiquer une grossesse extra-utérine
- Traiter la grossesse extra-utérine
- Médicament
- Chirurgie
- La prévention
- Quelles sont les perspectives à long terme?
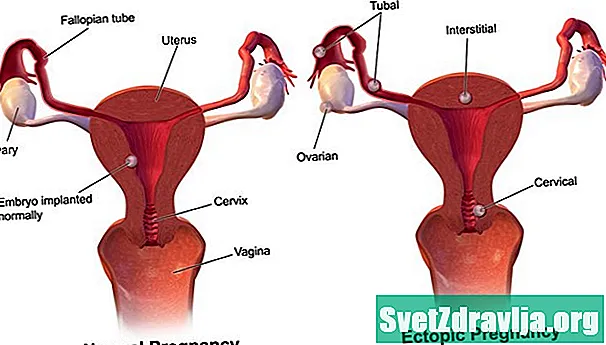
Qu'est-ce qu'une grossesse extra-utérine?
De la fécondation à l'accouchement, la grossesse nécessite un certain nombre d'étapes dans le corps d'une femme. L'une de ces étapes est lorsqu'un ovule fécondé se rend dans l'utérus pour s'y fixer. Dans le cas d'une grossesse extra-utérine, l'ovule fécondé ne se fixe pas à l'utérus. Au lieu de cela, il peut se fixer à la trompe de Fallope, à la cavité abdominale ou au col de l'utérus.
Alors qu'un test de grossesse peut révéler qu'une femme est enceinte, un ovule fécondé ne peut pas pousser correctement ailleurs que dans l'utérus. Selon l'American Academy of Family Physicians (AAFP), les grossesses extra-utérines se produisent dans environ 1 grossesse sur 50 (20 sur 1 000).
Une grossesse extra-utérine non traitée peut être une urgence médicale. Un traitement rapide réduit votre risque de complications de la grossesse extra-utérine, augmente vos chances de futures grossesses saines et réduit les futures complications de santé.
Qu'est-ce qui cause une grossesse extra-utérine?
La cause d'une grossesse extra-utérine n'est pas toujours claire. Dans certains cas, les conditions suivantes ont été liées à une grossesse extra-utérine:
- inflammation et cicatrisation des trompes de Fallope dues à une affection médicale, une infection ou une chirurgie antérieure
- facteurs hormonaux
- anomalies génétiques
- malformations congénitales
- conditions médicales qui affectent la forme et l'état des trompes de Fallope et des organes reproducteurs
Votre médecin pourra peut-être vous donner des informations plus précises sur votre état.
Qui court le risque d'une grossesse extra-utérine?
Toutes les femmes sexuellement actives courent un certain risque de grossesse extra-utérine. Les facteurs de risque augmentent avec l'un des éléments suivants:
- âge maternel de 35 ans ou plus
- antécédents de chirurgie pelvienne, de chirurgie abdominale ou d'avortements multiples
- antécédents de maladie inflammatoire pelvienne (MIP)
- histoire de l'endométriose
- la conception s'est produite malgré une ligature des trompes ou un dispositif intra-utérin (DIU)
- conception assistée par des médicaments ou des procédures de fertilité
- fumeur
- antécédents de grossesse extra-utérine
- antécédents de maladies sexuellement transmissibles (MST), telles que la gonorrhée ou la chlamydia
- ayant des anomalies structurelles dans les trompes de Fallope qui rendent difficile le voyage de l'œuf
Si vous présentez l'un des facteurs de risque ci-dessus, parlez-en à votre médecin. Vous pouvez travailler avec votre médecin ou un spécialiste de la fertilité pour minimiser les risques de futures grossesses extra-utérines.
Quels sont les symptômes d'une grossesse extra-utérine?
Les nausées et les douleurs mammaires sont des symptômes courants dans les grossesses extra-utérines et utérines. Les symptômes suivants sont plus fréquents lors d'une grossesse extra-utérine et peuvent indiquer une urgence médicale:
- fortes vagues de douleur dans l'abdomen, le bassin, l'épaule ou le cou
- douleur intense qui se produit d'un côté de l'abdomen
- taches ou saignements vaginaux légers à abondants
- étourdissements ou évanouissements
- pression rectale
Vous devez contacter votre médecin ou demander un traitement immédiat si vous savez que vous êtes enceinte et que vous présentez l’un de ces symptômes.
Diagnostiquer une grossesse extra-utérine
Si vous pensez que vous pourriez avoir une grossesse extra-utérine, consultez immédiatement votre médecin. Les grossesses extra-utérines ne peuvent pas être diagnostiquées à partir d'un examen physique. Cependant, votre médecin peut toujours en effectuer un pour exclure d'autres facteurs.
Une autre étape du diagnostic est une échographie transvaginale. Cela implique l'insertion d'un instrument spécial en forme de baguette dans votre vagin afin que votre médecin puisse voir si un sac gestationnel se trouve dans l'utérus.
Votre médecin peut également utiliser un test sanguin pour déterminer vos niveaux d'hCG et de progestérone. Ce sont des hormones présentes pendant la grossesse. Si ces niveaux d'hormones commencent à diminuer ou à rester les mêmes au cours de quelques jours et qu'un sac gestationnel n'est pas présent dans une échographie, la grossesse est probablement extra-utérine.
Si vous présentez des symptômes graves, tels que des douleurs ou des saignements importants, il se peut que le temps ne soit pas suffisant pour effectuer toutes ces étapes. La trompe de Fallope pourrait se rompre dans des cas extrêmes, provoquant de graves saignements internes. Votre médecin procédera ensuite à une intervention chirurgicale d'urgence pour fournir un traitement immédiat.
Traiter la grossesse extra-utérine
Les grossesses extra-utérines ne sont pas sans danger pour la mère. De plus, l'embryon ne pourra pas se développer à terme. Il est nécessaire de retirer l’embryon dès que possible pour la santé immédiate de la mère et sa fertilité à long terme. Les options de traitement varient en fonction de l'emplacement de la grossesse extra-utérine et de son développement.
Médicament
Votre médecin peut décider que des complications immédiates sont peu probables. Dans ce cas, votre médecin peut vous prescrire plusieurs médicaments qui pourraient empêcher l'éclatement de la masse ectopique. Selon l'AAFP, un médicament commun pour cela est le méthotrexate (Rheumatrex).
Le méthotrexate est un médicament qui arrête la croissance des cellules à division rapide, telles que les cellules de la masse extra-utérine. Si vous prenez ce médicament, votre médecin vous le donnera sous forme d'injection. Vous devriez également subir des tests sanguins réguliers pour vous assurer que le médicament est efficace. Lorsqu'il est efficace, le médicament provoquera des symptômes similaires à ceux d'une fausse couche. Ceux-ci inclus:
- crampes
- saignement
- le passage des tissus
Une intervention chirurgicale supplémentaire est rarement nécessaire après cela. Le méthotrexate ne comporte pas les mêmes risques de lésions des trompes de Fallope qu’une chirurgie. Cependant, vous ne pourrez pas tomber enceinte pendant plusieurs mois après avoir pris ce médicament.
Chirurgie
De nombreux chirurgiens suggèrent de retirer l'embryon et de réparer tout dommage interne. Cette procédure est appelée laparotomie. Votre médecin insérera une petite caméra à travers une petite incision pour vous assurer qu'il peut voir son travail. Le chirurgien retire ensuite l'embryon et répare tout dommage à la trompe de Fallope.
Si la chirurgie échoue, le chirurgien peut répéter une laparotomie, cette fois par une plus grande incision. Votre médecin peut également avoir besoin de retirer la trompe de Fallope pendant la chirurgie si elle est endommagée.
Soins à domicile
Votre médecin vous donnera des instructions spécifiques concernant les soins de vos incisions après la chirurgie. Les principaux objectifs sont de garder vos incisions propres et sèches pendant qu'elles guérissent. Vérifiez-les quotidiennement pour détecter les signes d'infection, ce qui pourrait inclure:
- saignement qui ne s'arrêtera pas
- saignement excessif
- drainage malodorant du site
- chaud au toucher
- rougeur
- gonflement
Vous pouvez vous attendre à de légers saignements vaginaux et à de petits caillots sanguins après la chirurgie. Cela peut se produire jusqu'à six semaines après votre procédure. D'autres mesures d'autosoins que vous pouvez prendre comprennent:
- ne soulevez rien de plus de 10 livres
- boire beaucoup de liquides pour prévenir la constipation
- repos pelvien, ce qui signifie s'abstenir de rapports sexuels, de l'utilisation de tampons et de douches vaginales
- se reposer autant que possible la première semaine après la chirurgie, puis augmenter l'activité au cours des prochaines semaines comme toléré
Informez toujours votre médecin si votre douleur augmente ou si vous sentez que quelque chose sort de l'ordinaire.
La prévention
La prédiction et la prévention ne sont pas possibles dans tous les cas. Vous pourrez peut-être réduire vos risques grâce à un bon maintien de la santé reproductive. Demandez à votre partenaire de porter un préservatif pendant les rapports sexuels et limitez votre nombre de partenaires sexuels. Cela réduit votre risque de MST, qui peut provoquer une MIP, une condition qui peut provoquer une inflammation des trompes de Fallope.
Maintenez des visites régulières avec votre médecin, y compris des examens gynécologiques réguliers et des dépistages réguliers des MST. Prendre des mesures pour améliorer votre santé personnelle, comme arrêter de fumer, est également une bonne stratégie préventive.
Quelles sont les perspectives à long terme?
Les perspectives à long terme après une grossesse extra-utérine dépendent du fait qu'elle a causé des dommages physiques. La plupart des personnes qui ont des grossesses extra-utérines continuent d'avoir des grossesses saines. Si les deux trompes de Fallope sont encore intactes, ou même une seule, l'œuf peut être fécondé normalement. Cependant, si vous avez un problème de reproduction préexistant, cela peut affecter votre fertilité future et augmenter votre risque de future grossesse extra-utérine. C'est particulièrement le cas si le problème de reproduction préexistant a déjà conduit à une grossesse extra-utérine.
La chirurgie peut cicatriser les trompes de Fallope et rendre plus probable les futures grossesses extra-utérines. Si l'ablation d'une ou des deux trompes de Fallope est nécessaire, parlez à votre médecin des traitements de fertilité possibles. Un exemple est la fécondation in vitro qui consiste à implanter un ovule fécondé dans l'utérus.
La perte de grossesse, aussi précoce soit-elle, peut être dévastatrice. Vous pouvez demander à votre médecin s'il existe des groupes de soutien dans la région pour fournir un soutien supplémentaire après la perte. Prenez soin de vous après cette perte en vous reposant, en mangeant des aliments sains et en faisant de l'exercice si possible. Donnez-vous le temps de pleurer.
N'oubliez pas que de nombreuses femmes continuent d'avoir des grossesses et des bébés en bonne santé. Lorsque vous êtes prêt, parlez à votre médecin des moyens de vous assurer que votre future grossesse est saine.

